1,5 Millionen Tote jedes Jahr Tückische Infektion breitet sich weltweit aus

Weltweit ist die Tuberkulose eines der größten Gesundheitsrisiken: Etwa neun Millionen Menschen erkranken jährlich. Wie sich eine Infektion verhindern lässt.
Tuberkulose ist tückisch: Die Bakterien können viele Jahre im Körper verbleiben, ohne dass etwas passiert – sich dann aber vermehren, zunächst meistens unerkannt. Unbehandelt kann die Krankheit chronisch verlaufen und zu schweren Folgeerkrankungen führen.
Das Wichtigste in Kürze
- Tuberkulose (auch TB oder TBC genannt) ist eine Tröpfcheninfektion. Die Bakterien gelangen durch winzige Speichelmengen beim Sprechen, Husten oder Niesen in die Luft. Dann dringen sie in die Schleimhäute ein.
- Die von der Weltgesundheitsorganisation WHO geschätzte Zahl der TB-Neuerkrankungen stieg im Jahr 2022 auf ungefähr 10,6 Millionen.
- In Deutschland sind die Zahlen leicht rückläufig, Entwarnung gibt es aber nicht: Hierzulande erkrankten laut Robert Koch-Institut (RKI) bis zum 19. März 816 Menschen an Tuberkulose. Im gleichen Zeitraum des vergangenen Jahres waren es 912.
- Meistens befällt die Erkrankung die Lunge (80 Prozent der Fälle), allerdings können auch andere Organe betroffen sein, etwa das Gehirn, der Darm, die Nieren und Harnwege oder das Lymphsystem.
- Wird sie lange genug und professionell behandelt, heilt die Tuberkulose häufig gut, vor allem, wenn sie früh erkannt wird.
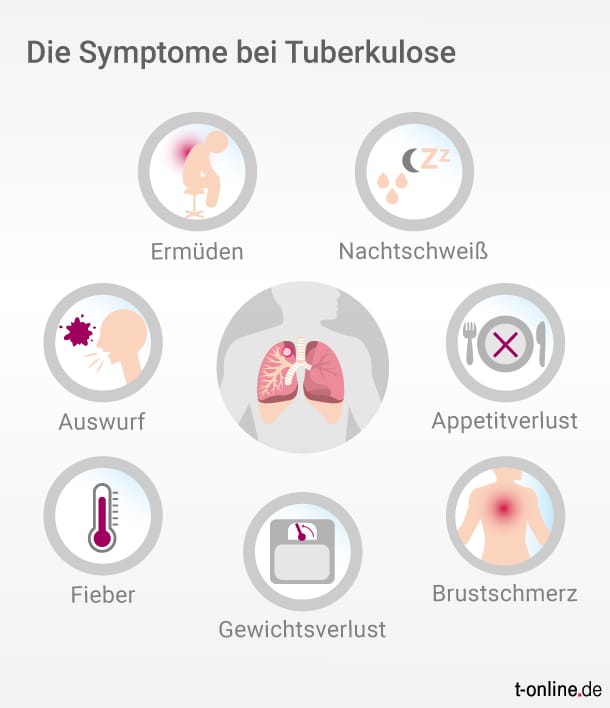
Symptome bei einer Tuberkulose
Solange die Bakterien ruhen, gibt es keine Anzeichen der Infektion. In fünf bis zehn Prozent der Fälle aber bricht die Erkrankung aus. Es bilden sich Entzündungsherde in der Lunge, die Lymphknoten in der Umgebung vergrößern sich. Betroffene bemerken lange nichts, denn der Prozess entwickelt sich nur langsam.
Später breiten sich die Bakterien in der Lunge und in den Bronchien aus, die Tuberkulose ist nun offen. Betroffene husten häufig, zu Anfang noch trocken, später bildet sich ein gelblich-grüner, schleimiger Auswurf, in dem auch Blut sein kann (Hämoptyse). Spätestens dann sollte sofort ein Arzt aufgesucht werden.
Patienten sind in diesem Stadium hochansteckend. Weitere Symptome sind Schmerzen und Druck auf der Brust, begleitet von leichtem Fieber und nächtlichem Schwitzen. Betroffene leiden unter Müdigkeit und Erschöpfung, sie verlieren den Appetit und an Gewicht.
Wie ansteckend ist Tuberkulose?
Wer mit Menschen Kontakt hat, die an einer offenen Tuberkulose leiden, kann sich leicht anstecken. Die Bakterien verbreiten sich als Tröpfcheninfektion über die Atemluft, meist über das häufige Husten der Patienten. Auch über Sprechen, Niesen, Berührungen oder Hautverletzungen ist eine Infektion möglich.
In manchen Regionen der Welt ist die Ansteckungsgefahr besonders hoch, darum sollten Reisende hier achtsam sein. Zu den Risikogebieten zählen nach Angaben des Tropeninstituts Südostasien, Afrika, die westliche Pazifikregion und die ehemaligen Sowjetrepubliken.
Wer ist besonders gefährdet?
Gesunde Menschen mit einer starken Immunabwehr können sich zwar anstecken, doch die Abwehrkräfte halten die Bakterien für gewöhnlich in Schach. Gefährdet sind Menschen mit einem schwachen Immunsystem, etwa Patienten mit einer chronischen Erkrankung wie Diabetes, HIV oder einer Niereninsuffizienz. Auch wer dauerhaft Kortison oder das Immunsystem unterdrückende Mittel (Immunsuppressiva) einnimmt, kann eher an TBC erkranken. Weitere Risikogruppen sind Raucher und Unterernährte, Alkoholiker, Obdachlose und Drogenabhängige.
Verschiedene Stadien der Tuberkulose
Wer sich mit Tuberkulosebakterien infiziert hat, bemerkt zunächst keine Beschwerden. Solange das Immunsystem die Erreger daran hindert, sich weiter auszubrechen, passiert weiter nichts. Mediziner sprechen dann von einer latenten Tuberkulose. Gelingt die Abwehr der TBC-Bakterien nicht, kommt es bei bis zu zehn Prozent der Patienten nach durchschnittlich sieben Wochen zur sogenannten Primärtuberkulose.
Die Bakterien können über die Lymphbahnen in die umliegenden Lymphknoten oder über die Blutbahnen in andere Organe gelangen. Dabei bilden sich Entzündungen, meist in der Lunge und den Lymphknoten in der Nähe.
Abwehrzellen schließen die Erreger ein
Die Entzündungsherde werden von den Abwehrzellen sozusagen umzäunt: Es bilden sich Knötchen, in denen die Erreger eingeschlossen sind und so keinen Schaden anrichten können. Im Laufe der Zeit vernarben diese Tuberkel, auch Granulome genannt. Ärzte nennen diese Form der Erkrankung eine geschlossene Tuberkulose.
Es kann jedoch auch passieren, dass die Bakterien den Einschluss durchbrechen. Im Fall einer solchen postprimären TBC hat das Immunsystem verloren, die Erkrankung bricht aus. Zu 80 Prozent befallen die Erreger die Lunge. Es kann aber auch jedes andere menschliche Organ betroffen sein.
Bakterien sammeln sich in der Flüssigkeit
Nehmen die TBC-Bakterien überhand und vermehren sich, ist die Tuberkulose offen: Die Erreger sammeln sich in Flüssigkeit in Höhlen, sogenannten Kavernen, die unter anderem in die Röhren der Lungen gelangen und sich nun über Husten in die Luft verbreiten.
Galoppierende Schwindsucht
Diese Form der Erkrankung ist besonders gefährlich: Die befallenen Areale der Lunge sind entzündet, und dieser Prozess schreitet schnell voran. Das Lungengewebe wird gelblich und bröckelig, was Mediziner auch "Verkäsung" nennen, und stirbt ab. Teilweise verflüssigt sich das Gewebe und streut dann. Die Erkrankung verläuft oft tödlich.
Wie erkennt der Arzt Tuberkulose?
Die Symptome sind meist unspezifisch, doch es gibt eine Reihe von Untersuchungen, mit denen Mediziner die Erkrankung nachweisen können.
- Das Arztgespräch: Der Mediziner fragt nach typischen Symptomen wie Husten, Fieber, Schwitzen oder Gewichtsabnahme. Zudem wird er wissen wollen, ob es Kontakt zu Erkrankten gab, Reisen in Risikogebiete, Vorerkrankungen oder Medikamente, die eingenommen werden.
- Körperliche Untersuchung: Die Lunge wird abgeklopft und abgehört. Zudem untersucht der Arzt die Haut.
- Tuberkulin-Hauttest (THT): Eine Spritze bringt eine winzige Menge eines Teils des Erregers unter die Haut. Wenn der Patient bereits TBC-Bakterien in sich trägt, hat er auch Antikörper, die nun mit einer Rötung an der Einstichstelle reagieren.
- IGRA (Interferon-Gamma-Release-Assay): Mit diesem Bluttest werden Proteine nachgewiesen, die bei TBC entstehen. Sie heißen Interferon gamma.
- Nachweis der Erreger: TBC-Bakterien können direkt unter anderem in Hirnwasser, Urin, Auswurf, Magensaft und Gewebeproben aus Lunge und Lymphknoten nachgewiesen werden.
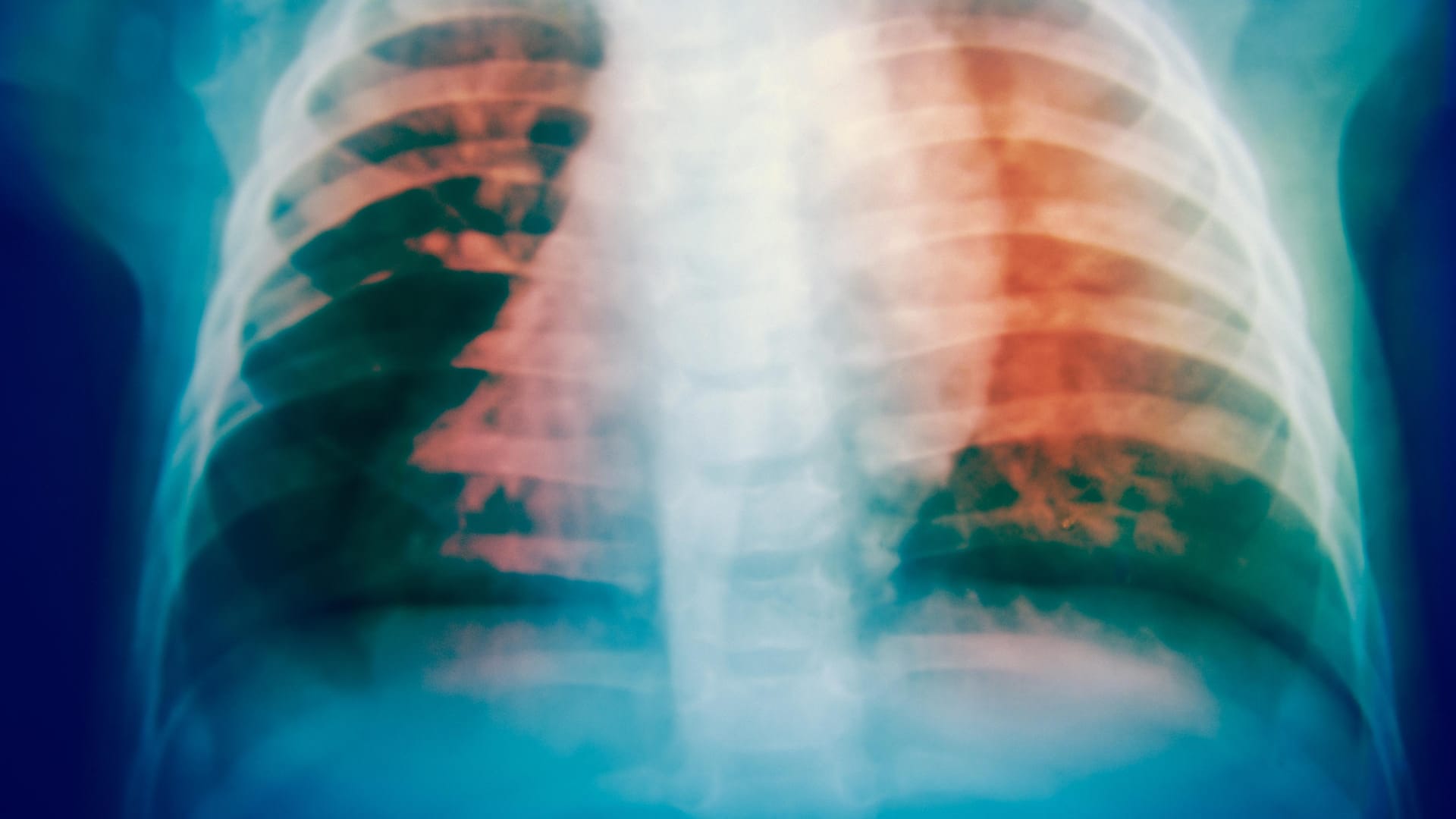
- Röntgen: Entzündungsherde sind als Schatten zu sehen.
- Computertomografie (CT): Für befallene Körperstellen außerhalb der Lunge können CT-Bilder Aufschluss geben.
Hat ein Arzt die Diagnose Tuberkulose gestellt, muss er den Fall beim Gesundheitsamt melden.
Wie wird Tuberkulose behandelt?
Tuberkulose ist heute grundsätzlich heilbar. Die Therapie besteht aus einer Kombination verschiedener Antibiotika, die speziell gegen TBC-Erreger wirksam sind. Die gängigsten Antituberkulotika sind insbesondere Rifampicin, Isoniazid und Streptomycin. Wenn ein Patient diese Mittel nicht verträgt oder gegen eines oder mehrere resistent ist, werden alternativ auch Kanamycin, Cycloserin oder Tetracycline verabreicht.
Die Therapie dauert mindestens sechs Monate, manchmal auch länger. Wichtig ist die regelmäßige und dauerhafte Einnahme der Medikamente, damit die Tuberkulose nicht wiederkehrt. Die Medikamente haben teils schwere Nebenwirkungen und können Augen, Ohren, Leber, Nerven und andere Organe schädigen. Eine engmaschige Kontrolle während der Therapie ist somit nötig. Nach drei Wochen Kombinationstherapie sind Patienten in der Regel nicht mehr ansteckend.
Wie sind die Heilungschancen bei Tuberkulose?
Wird die Erkrankung rechtzeitig und ausreichend lange behandelt, sind die Heilungschancen meist gut. Komplikationen gibt es bei Resistenzen und bei Patienten, die ohnehin geschwächt sind und/oder an anderen Krankheiten leiden. Verläuft die Tuberkulose schwer, können Lungenblutungen auftreten, ebenso wie eine lebensbedrohende Blutvergiftung oder ein Lungenkollaps.
Erhalten Sie Antworten aus Tausenden t-online-Artikeln.
Antworten können Fehler enthalten und sind nicht redaktionell geprüft. Bitte keine personenbezogenen Daten eingeben. Mehr Informationen. Bei Nutzung akzeptieren Sie unsere Datenschutzhinweise sowie unsere t-online-Assistent Nutzungsbedingungen.
Gibt es eine Impfung gegen Tuberkulose?
Bis Ende des 20. Jahrhunderts (1998) gab es eine Tuberkulose-Impfung, bei der ein abgeschwächter Mycobakterien-Stamm verwendet wurde. Seit 1998 wird die Immunisierung gegen Tuberkulose von der Ständigen Impfkommission (Stiko) am RKI nicht mehr empfohlen und ist in Deutschland nicht mehr zugelassen. Erstens, weil die Ansteckungsgefahr hierzulande gering ist, zweitens wegen einiger unerwünschter Nebenwirkungen. In Deutschland erkranken jährlich rund 5.500 Menschen an Tuberkulose, es sterben jedes Jahr relativ konstant 100 Patienten an der Erkrankung, so das RKI.
In anderen Ländern mit einer höheren Erkrankungsrate gibt es die Impfung aber noch. Bei Reisen in Länder mit einer hohen Zahl an Tuberkulose-Erkrankungen wird jedoch keine Impfung empfohlen. Wer nach seiner Reise unsicher ist, ob er sich angesteckt hat, kann allerdings einen Tuberkulintest durchführen lassen.
- infektionsschutz.de: "Tuberkulose"
- dzif.de: "Tuberkulose"
- lungeninformationsdienst.de: "Tuberkulose (Tbc, TB, Schwindsucht)"
- who.int: "Tuberculosis" (englisch)
- Die Informationen ersetzen keine ärztliche Beratung und dürfen daher nicht zur Selbsttherapie verwendet werden.
Quellen anzeigen