Mehr als 150 Journalistinnen und Journalisten berichten rund um die Uhr für Sie über das Geschehen in Deutschland und der Welt.
Zum journalistischen Leitbild von t-online.Tückischer als Corona Darum ist die Impfstoff-Suche bei Aids viel schwieriger als bei Corona


Jede Minute stirbt weltweit ein HIV-Infizierter. Die UN wollen die Aids-Epidemie bis 2030 beenden. Doch: Eine Impfung ist nicht in Sicht. Warum kann Aids bis heute nicht durch eine Impfung gestoppt werden?
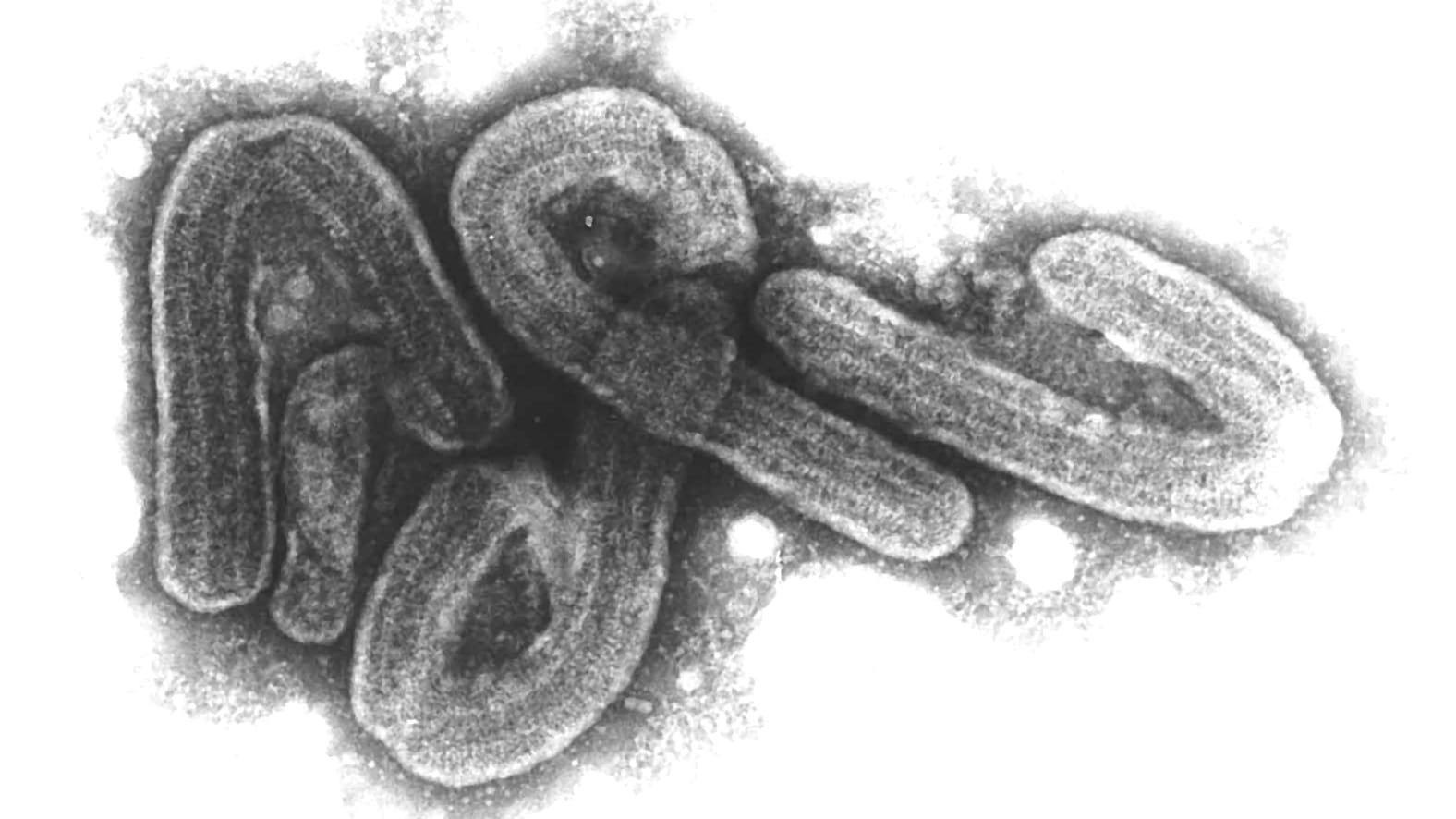
Vor 40 Jahren ‒ Anfang Juni 1981 ‒ berichtete die amerikanische Seuchenschutzbehörde CDC erstmals von einer mysteriösen neuen Krankheit. Fünf homosexuelle Männer waren an einer besonderen Form von Lungenentzündung erkrankt.
40 Jahre später sind von den bis heute weltweit 77 Millionen HIV-Infizierten 35 Millionen gestorben. Warum gelingt bei HIV nicht, was beim Coronavirus innerhalb weniger Monate entwickelt wurde: Die Ausbreitung durch eine Impfung zu stoppen?
Das HI-Virus arbeitet anders als Corona
"Das hat unter anderem mit der Beschaffenheit des HI-Virus zu tun", erklärt Dr. Joachim Hauber vom Leibniz-Institut für Experimentelle Virologie in Hamburg im Gespräch mit t-online. Bei HIV handelt es sich um ein Retrovirus, das so funktioniert: Nach der Infektion dringt das Erbgut des Virus, die Virus-RNA, in die menschliche Zelle ein.
Hauber: "Durch ein Enzym des Virus wird diese RNA in DNA übersetzt, die irreversibel in die menschliche DNA eingebaut wird. Im Prozess der Übersetzung in das menschliche Erbgut finden viele Kopierfehler statt, das heißt, das Virus mutiert sehr schnell." Für eine Impfung bedeutet das: Sie würde gut gegen das Ausgangsvirus wirken, aber verliert schnell ihre Wirkung gegen Virusmutanten.
Besonders tückisch ist das HI-Virus auch, weil es lange Zeit unbemerkt im menschlichen Körper schlummern kann und erst dann seine fatale Wirkung zeigt. Da die Virus-RNA in die menschliche DNA gelangt, liegt dort dann ein Bauplan für die Virusvermehrung vor.
"Wird der im Zellkern hinterlegte Bauplan sofort oder später aktiviert, werden unzählige Nachkommenviren gebildet, die wiederum weitere Zellen im menschlichen Organismus infizieren", erklärt Hauber. "Es handelt sich hierbei um eine bestimmte Gruppe der T-Lymphozyten, wichtige Immunabwehrzellen des Körpers. Diese Zellen werden aufgrund der Virusinfektion in ihrer Funktion beeinträchtigt und sterben letztendlich ab. Das Immunsystem kann dadurch seine Arbeit nicht mehr richtig verrichten. Die Folge sind Zweitinfektionen mit anderen Viren oder Bakterien, die tödlich enden können."
Gute Medikamente, aber bislang keine Heilung
Zur Behandlung von HIV-Infektionen existieren sehr gut wirkende sogenannte antiretrovirale Medikamente, die die Viruslast so weit unterdrücken können, dass sie nicht mehr nachgewiesen werden kann. Hauber: "Diese Medikamente können jedoch HIV nicht aus den betroffenen Zellen entfernen. Die Patienten müssen deshalb täglich und lebenslang ihre antivirale Medizin einnehmen, sind im Regelfall dann aber auch nicht mehr infektiös. Wenn die Medikamente gut vertragen werden, haben die entsprechend behandelten Personen eine fast gleiche Lebenserwartung wie Nichtinfizierte."
Die UN haben nun als Ziel ausgelobt, die Aids-Epidemie bis 2030 zu beenden. Wie kann etwas in neun Jahren gelingen, das in den 40 Jahren zuvor nicht möglich war? Neue Medikamente machen Hoffnung.
Gentherapie als Zukunftserwartung
Vielversprechend für die Heilung von HIV-Patienten ist die Gentherapie. Bekannt geworden sind sogenannte Designer-Enzyme, wie etwa das CRISPR/Cas9-System. Für die Entdeckung dieses Verfahrens wurden die französische Genetikerin Emmanuelle Charpentier und die US-Biochemikern Jennifer Doudna 2020 mit dem Chemienobelpreis ausgezeichnet.
Hauber erklärt die Methode, die auch als Genschere bezeichnet wird: "Dazu würde man beispielsweise Blut des Patienten abnehmen, die T-Zellen isolieren und ein entsprechendes Designer-Enzym-Gen einführen. Anschließend gibt man die behandelten Zellen wieder in den Körper zurück. Nach Einführung der entsprechenden Gene in die Zellen von HIV-Patienten werden die Designer-Enzyme von der Zelle hergestellt, spüren das Virus-Erbgut auf und inaktivieren beziehungsweise entfernen die Virus-DNA und damit HIV."
In Verbindung zum Beispiel mit HIV-spezifischen Antikörper-Genen könnte dieser Ansatz zur Heilung führen. Der Nachteil: "Diese sehr komplexe Therapie wird jedoch wohl weitgehend in der ersten Welt entwickelt und auch dort zuerst zum Einsatz kommen."
Aids bleibt ein Problem der Armen
Doch: Aids bleibt vor allem in den ärmeren Ländern ein Problem. Nach den aktuellsten Zahlen (2019) leben 95 Prozent der HIV-Infizierten in Entwicklungsländern. Besonders betroffen ist das südliche Afrika, in einigen Ländern gibt es Erkrankungsraten von bis zu 40 Prozent. Zum Vergleich: In Deutschland gibt es nur etwa 90.000 Infizierte – eine Quote von 0,1 Prozent.
Neben der Prävention (wie Aufklärung und dem Verteilen von schützenden Kondomen) wäre es wichtig, auch in diesen Ländern wirksame Therapien ermöglichen zu können.
Haubers Ansatz: "Zur Behandlung möglichst vieler HIV-infizierter Patienten etwa in den Entwicklungsländern könnte eine direkt verabreichbare Gentherapie infrage kommen." Dazu bräuchte es Genfähren, also die aus den Corona-Impfstoffen bekannten Vektoren, die die Genscheren-Enzyme oder Antikörper in den Körper transportieren. "Diese Therapien könnten dann weltweit, also auch in Entwicklungsländern, relativ einfach durch direkte Injektion in den Patienten-Organismus verabreicht werden."
Das "UNAIDS-Programm" der Vereinten Nationen fordert, die Ausgaben für Präventionsprogramme, Tests und Behandlungen von zuletzt unter 20 Milliarden Dollar im Jahr bis 2025 auf mindestens 29 Milliarden Dollar (knapp 24 Mrd. Euro) pro Jahr zu erhöhen.
- Interview mit Joachim Hauber (10. Juni 2021)
- Nachrichtenagentur dpa
- tagesschau.de
- Eigene Recherche
- Die Informationen ersetzen keine ärztliche Beratung und dürfen daher nicht zur Selbsttherapie verwendet werden.
Quellen anzeigen